Лариса Канина: «Лимфатическая система - капризная дама, к ней нужен особый подход»
Болезни лимфатической системы встречаются как у взрослых, так и у детей, по данным ВОЗ, в мире страдает до 300 миллионов человек, 50% из которых - больны первичной лимфедемой. При данной патологии нарушается сократительная способность лимфангиона, в результате чего межклеточная жидкость, богатая белком, накапливается в тканях, формируя отёк. Прогрессируя, заболевание переходит в следующую стадию - фибредему, а затем в склередему. Пораженная конечность увеличивается в размере, часто возникает лимфорея, рожистое воспаление, гиперкератоз, папилломатозные разрастания. Качество жизни пациента существенно ухудшается - вплоть до инвалидности.
В Педиатрическом университете ежегодно проходят лечение более 100 детей с патологией лимфатической системы. «Волшебной таблетки» для них нет, но продуманный комплексный подход позволяет добиться значимых улучшений и закрепить полученный результат. О методиках, применяемых в клинике вуза, рассказала детский сосудистый хирург микрохирургического отделения клиники Педиатрического университета Лариса Канина.
Одна из пациенток с диагнозом «Лимфедема» - 17-летняя Кристина из Карелии. Раньше девушка активно занималась волейболом и даже хотела стать профессиональной спортсменкой, но затем её жизнь резко изменилась.
|
|
- Мне было 14. Летом ходили играть на поле, и мне попали мячом в коленку. Через два дня я посмотрела в зеркало, а у меня ноги разные: одно колено отекло. Мы с мамой сразу поехали в Петрозаводск обследоваться, - рассказывает пациентка. |
Быстро разобраться в ситуации не получилось, на установку диагноза ушли месяцы. В конечном счёте, Кристину направили в федеральную клинику Педиатрического университета.
|
|
- Я теперь сюда езжу раз в полгода. Результаты лечения меня радуют, особенно после операции. Нога раньше была прямо как бревно, ещё и низ живота был отечный. Сейчас гораздо лучше, - говорит девушка. |
О карьере волейболистки пришлось забыть, сейчас Кристина получает профессию учителя начальных классов и воздерживается от чрезмерных физических нагрузок. Впрочем, по словам Ларисы Каниной, злополучный удар мяча не мог стать причиной заболевания, он лишь послужил триггером.
|
|
- У детей чаще наблюдаются именно врождённые, генетически обусловленные пороки лимфатической системы. Они могут передаваться из поколение в поколение, но иногда развиваются и без наследственной предрасположенности. Лимфатическая система имеет особое строение. Если в артериях, венах есть стенки сосудов, то в лимфатических сосудах стенка – микроскопические «сердечки» - лимфангионы, которые, сокращаясь, проталкивают жидкость - лимфу, образующуюся в тканях далее по лимфатическим сосудам. Как правило, при врождённой лимфедеме нарушается сократительная способность лимфангиона, - отмечает врач. |
Первые признаки болезни у детей обычно проявляются довольно рано, но взрослые не всегда придают им значение.
|
|
- Когда начинаешь с родителями скрупулёзно разговаривать, выясняются детали: например, оказывается, что ребёнку сапог на одну ногу было сложнее надевать, чем на другую. Многие считают,— ничего особенного, и к врачам обращаются, когда отек уже начинает нарастать, - говорит Лариса Канина. |
Бывают и исключения: например, сейчас в клинике Педиатрического университета находится 3-летняя девочка, у которой ещё нет серьёзных проявлений лимфедемы - заметна только асимметрия складок ягодиц. Родители привезли ребёнка на лечение в Санкт-Петербург из Узбекистана. Юная пациентка рано начала получать терапию, направленную на улучшение лимфодренажной функции, что внушает специалистам сдержанный оптимизм.
Заставить биться маленькие «сердечки»
|
|
- Лимфатическая система - капризная дама, к ней нужен особый подход, - считает Лариса Канина. |
Будучи сосудистым хирургом, более 30 лет назад она погрузилась в лимфологию - область медицины, изучающую структуру и функционирование лимфатической системы. Важность данного направления стала очевидна на этапе становления микрохирургического отделения клиники Педиатрического университета (в те годы - Ленинградского педиатрического медицинского института).
|
|
- Мы видели, что есть дети с такой патологией, их достаточно много, но нет четкого понимания, что с ними делать. Профессор Димитрий Димитриевич Купатадзе, который в те годы был научным руководителем отделения, предложил мне взяться за эту тему, и я согласилась, - говорит Лариса Канина. |
Обычно хирурги могут быстро приступить к определённой задаче и быстро получить результат. Работа специалистов, занимающихся патологией лимфатической системы, устроена иначе: несмотря на то, что многие проблемы здесь тоже решаются оперативным путём, хирургическому вмешательству предшествует серьезная подготовка.
|
|
- Волею судьбы так сложилось, что именно в нашем городе сосредоточились известнейшие научные школы по изучению анатомии и физиологии лимфатической системы. В результате многолетней работы большой группы ученых и врачей-хирургов из различных лечебных учреждений Санкт-Петербурга (в прошлом Ленинграда) в 70-х годах была организована клиническая лимфология - но она была для взрослых. Подход был другой - сразу оперировали пациентов и выполняли лимфовенозные анастомозы, но на неподготовленный сосуд это давало кратковременный результат, - отмечает Лариса Канина. |
Было необходимо найти терапию, повышающую сократительную способность лимфангиона, и эту проблему удалось решить совместно с физиологами.
|
|
- Мы разработали методику, которая позволяет «пробудить» сосуд, заставить его работать. В базисной терапии много компонентов. Это и фармакотерапия, и посегментный массаж, который подбирается индивидуально для каждого ребёнка - в зависимости от клинических проявлений и по результатам лимфосцинтиграфии. Ещё в базисную терапию входит пневмокомпрессия и курс физической терапии, направленной на улучшение сократительной способности лимфангиона, - перечисляет врач. |
В ряде случаев консервативное лечение даёт результат, после которого нужна только поддерживающая терапия. Но иногда, чтобы создать альтернативный путь течения лимфы, требуется сложное микрохирургическое вмешательство.
Кристине в университетской клинике выполнили операцию по формированию лимфовенозного анастомоза.
|
|
- В этом случае мы сразу получили довольно впечатляющий результат. Была удивительная картина, когда прямо на операционном столе мы видели, что конечность становится меньше, - вспоминает Лариса Канина. |
«Никто не знал, что со мной делать»
Бывают и ситуации, когда врачам приходится отходить от собственных, отточенных годами алгоритмов лечения. Так было с Мариной, девочкой из Саратовской области. Так же как и Кристина, она попала в клинику Педиатрического университета в возрасте 14 лет, их истории во многом похожи. Только у Марины болезнь зашла ещё дальше.
|
|
- Началось с того, что у меня стала отекать нога, потом поднялась температура под 40, и меня увезли в больницу. Мы тогда жили в Казахстане, я была ещё маленькая. Там врачи сказали, что не знают, что это такое и не могут помочь. Потом мы переехали в Саратов. Когда мне было лет 12, у меня опять началось воспаление, в коленном суставе скопилась жидкость, её выкачивали, нога была в согнутом положении, ходить я вообще не могла, - рассказывает Марина. |
Потом около полугода девушка безрезультатно лечилась у гинеколога от «молочницы», не зная, что и эта проблема вызвана лимфедемой. Так продолжалось до тех пор, пока родители пациентки самостоятельно не обратились в клинику Педиатрического университета. В Санкт-Петербург Марина приехала в довольно тяжёлом состоянии.
|
|
- Был выраженный отек нижних конечностей и нижних отделов живота. Мы выполнили УЗИ и увидели много жидкости в брюшной полости. Обычно у меня другая методика, я всегда начинаю лечение с консервативной терапии для того, чтобы заставить лимфангион сокращаться. Но тут я отступила от всех своих же канонов: требовалась срочная операция, - говорит Лариса Канина. |
Хирурги сформировали пациентке анастомоз между веной и лимфатическим узлом в паховой области. Операция дала хороший результат, количество жидкости в брюшной полости уменьшилось. После необходимого курса базисной терапии Марине провели ещё одну операцию - сформировали анастомоз в нижней трети голени.
|
|
- Отёк стал гораздо меньше, я нормально могу ходить. Сейчас не бывает таких эпизодов, что что-то воспаляется, а до этого бывало часто: температура, нога вся красная в сыпи, больно, наступать невозможно, - отмечает Марина. |
Если девушку лимфедема привела к гинекологу, то другой пациент – 11-летний мальчик из Челябинска с тем же диагнозом - долгое время безуспешно лечился у уролога. Мама ребёнка Анастасия рассказывает, что первые симптомы заболевания у её сына появились в 5 лет.
|
|
- Ставили диагноз «Фимоз». Потом нам сказали, сделайте обрезание, и всё пройдёт. Но стало только хуже - отёк спустился ниже. Только после операции нам поставили диагноз «Лимфостаз». Дали выписку, написали наш диагноз. Куда поехать, к кому обратиться? Челябинск не маленький город, но нужных специалистов нет. Хорошо, что послали к генетику, и она уже нас направила в Педиатрический университет, - сообщает женщина. |
Раннее начало лечения - залог успеха
Проблема маршрутизации пациентов с патологией лимфатической системы остаётся очень важной, поскольку ранняя диагностика и своевременное начало лечения - это залог успеха.
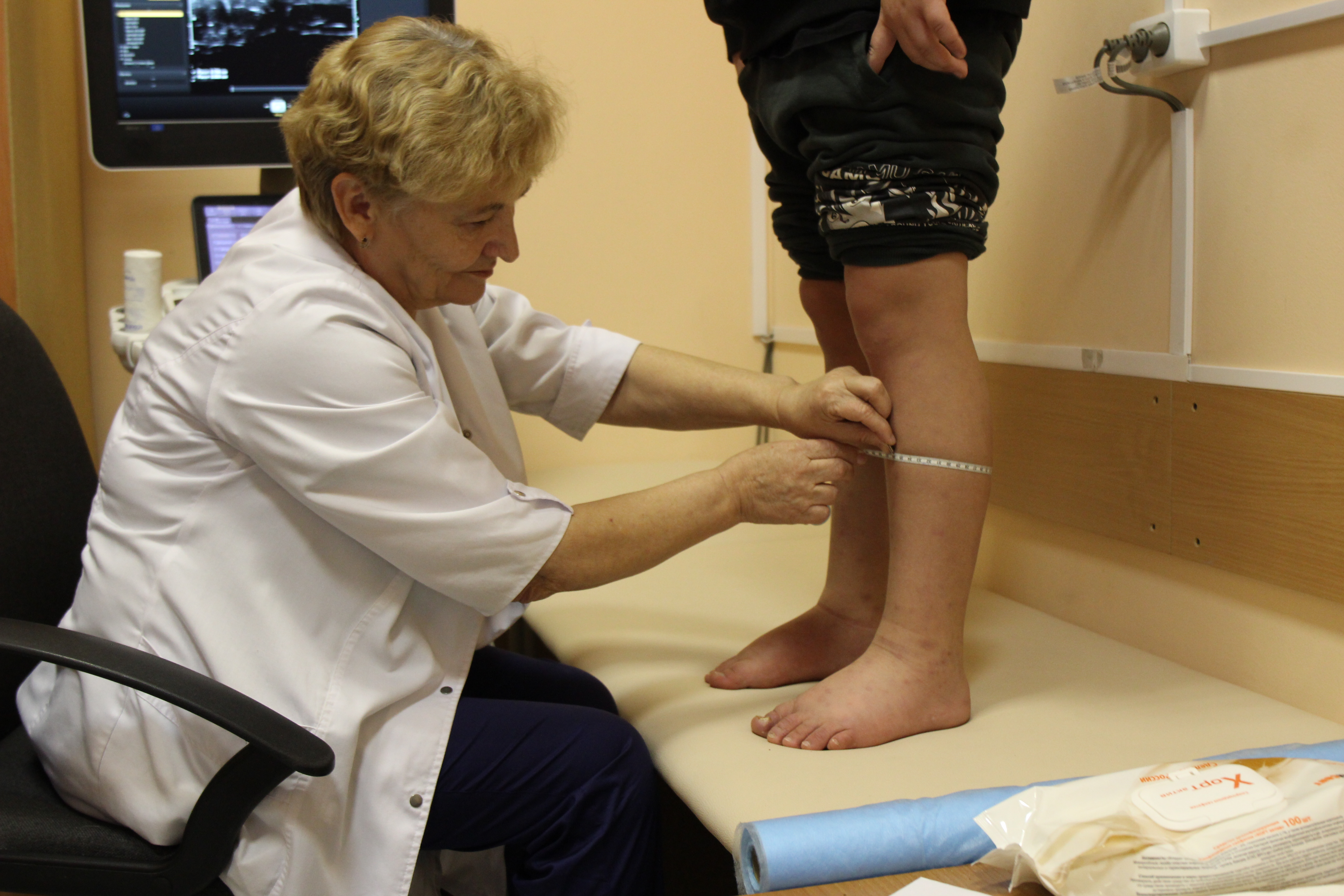
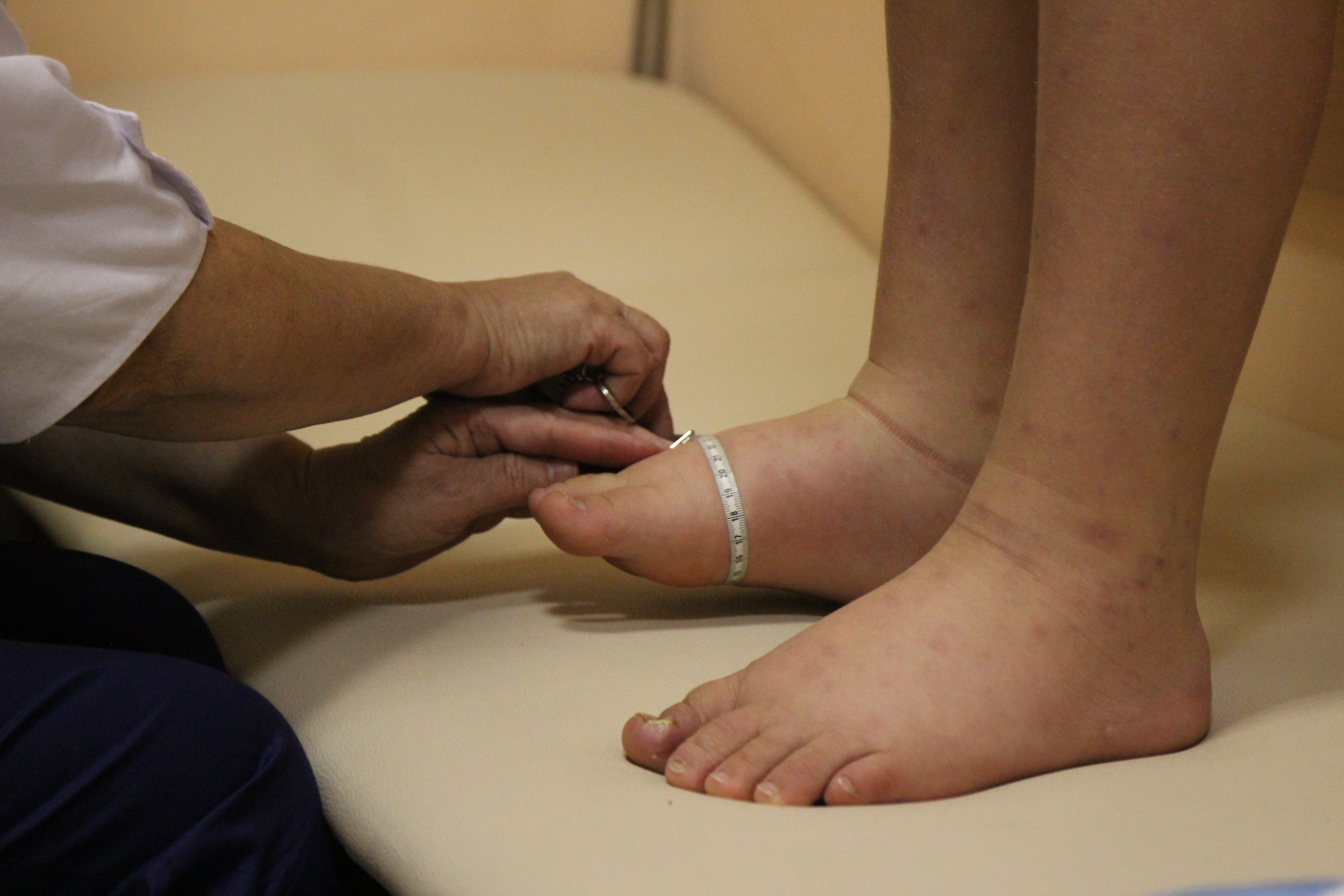
Лимфедема проявляется рядом специфических симптомов, наиболее выраженный из которых - отёк, и если сначала отёк мягкий и кожа берется в складку, то со временем становится более плотным. Скопление лимфы приводит к воспалению и активному росту клеток соединительной ткани, которая буквально «заковывает» сосуды в поражённой области.
В диагностике заболевания широко используются инструментальные методы исследования. Они позволяют визуализировать участки, в которых ток лимфы затруднён, а также выявить причины этого состояния.
|
|
- Золотым стандартом диагностики на сегодняшний день считается лимфосцинтиграфия. Но мы разработали, запатентовали и активно используем ещё один метод исследования - непрямую МРТ лимфографию. Это длительная процедура - занимает около 4-5 часов. Мы выполняем МРТ пораженных конечностей, затем проводим МРТ с контрастом, затем повторяем через 20 минут, потом через 60, через 90. Это очень информативное исследование, которое даёт нам возможность оценить не только анатомию лимфатических сосудов и лимфатических узлов ,но и динамическую картину лимфатических коллекторов, и позволяет очень точно выявить участки, на которые нужно воздействовать, - утверждает Лариса Канина. |
Лимфедема — хроническое заболевание, полностью вылечить его невозможно, однако при раннем начале лечения прогноз благоприятный: большинство пациентов способны сохранить активный образ жизни и контролировать патологию. Главное - не сдаваться и выполнять все рекомендации врачей.
|
|
- Я помню одну пациентку, ей было всего четыре года, когда она впервые к нам поступила. У неё настолько был выражен отек в области стоп и голеней, что мама брала бутылки с горячей водой, ставила их в калоши, чтобы растянуть, и только после этого ребёнок мог обуться. Девочка прошла курс лечения, и когда она снова приехала к нам через полтора года, она бежала ко мне по коридору с криком: «Лариса Ярославовна, смотрите, я в туфельках!». Вот это была настоящая победа, - говорит детский сосудистый хирург. |